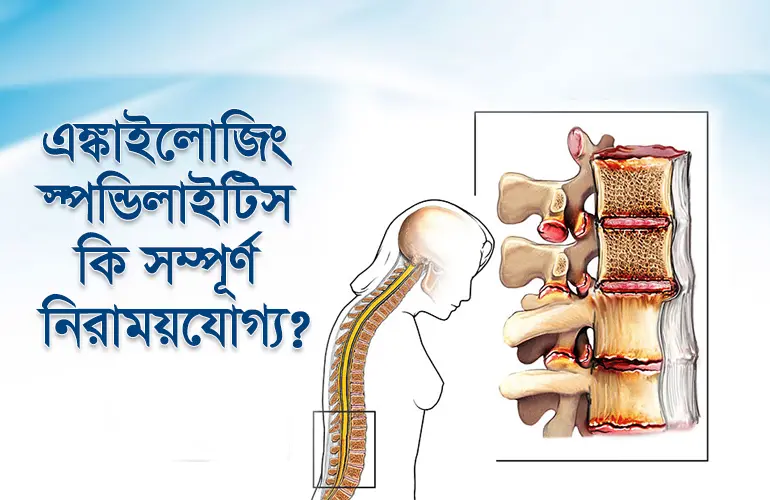
এঙ্কাইলোজিং স্পন্ডিলাইটিস হলো একটি দীর্ঘস্থায়ী বাতজনিত রোগ, যা মূলত মেরুদণ্ড এবং স্যাক্রোইলিয়াক জয়েন্টকে আক্রান্ত করে। এটি axial spondyloarthritis (axSpA)-এর একটি ধরন, যেখানে প্রদাহের কারণে জয়েন্টে ব্যথা ও শক্ত হয়ে যাওয়ার প্রবণতা দেখা দেয় এবং সময়ের সাথে সাথে নতুন হাড় গঠন হয়ে মেরুদণ্ডের বিভিন্ন অংশ একে অপরের সাথে যুক্ত বা ফিউজ হয়ে যেতে পারে, যাকে ankylosis বলা হয়(Sieper et al., 2009)।
সাধারণত রোগীরা দীর্ঘস্থায়ী কোমর ব্যথা, সকালে ঘুম থেকে উঠলে বা দীর্ঘ সময় বিশ্রামের পর কোমর ও পিঠে শক্তভাব (morning stiffness) অনুভব করেন, যা নড়াচড়ার মাধ্যমে কিছুটা কমে আসে। অনেক ক্ষেত্রে রোগের অগ্রগতির ফলে বুকের হাড়ও শক্ত হয়ে শ্বাস-প্রশ্বাস নিতে অসুবিধা হতে পারে এবং কখনও কখনও চোখের জ্বালাপোড়া হয়, অন্ত্র ও ত্বকের প্রদাহজনিত জটিলতাও দেখা দেয়(Braun & Sieper, 2007)।
গবেষণায় দেখা গেছে, HLA-B27 জিন বহনকারীদের মধ্যে এ রোগের ঝুঁকি সবচেয়ে বেশি, এবং প্রদাহ সৃষ্টিতে TNF-α ও IL-17-এর মতো সাইটোকাইন গুরুত্বপূর্ণ ভূমিকা পালন করে(Brown et al., 2016)।
বিশ্বব্যাপী এ রোগের প্রাদুর্ভাব প্রায় ০.১% থেকে ১.৪% এর মধ্যে হলেও অঞ্চল ও জাতিগত ভিন্নতার কারণে এ হার পরিবর্তিত হতে পারে। সাধারণত পুরুষরা মহিলাদের তুলনায় বেশি আক্রান্ত হন এবং রোগের শুরু সাধারণত ১৫ থেকে ৩০ বছর বয়সে ঘটে(Dean et al., 2014; Rudwaleit et al., 2009)।
রোগের প্রধান কারণ ও ঝুঁকির কারণ
এঙ্কাইলোজিং স্পন্ডিলাইটিস (AS)-এর সঠিক কারণ এখনো পুরোপুরি জানা যায়নি, তবে এটিকে একটি জিনগত ও ইমিউনোলজিক্যাল রোগ হিসেবে বিবেচনা করা হয়। গবেষণায় দেখা গেছে, প্রায় ৮০–৯০% রোগীর মধ্যে HLA-B27 জিন পজিটিভ থাকে, যা রোগের সবচেয়ে গুরুত্বপূর্ণ জিনগত ঝুঁকির কারণ হিসেবে বিবেচিত(Rudwaleit et al., 2009)।
এ জিন বহনকারী সবার ক্ষেত্রে রোগ প্রকাশ পায় না, তবে যাদের পরিবারে এই রোগ বা অন্য কোনো spondyloarthritis রোগের ইতিহাস আছে, তাদের ঝুঁকি বহুগুণ বেড়ে যায়(Brown et al., 2016)।
জিনগত কারণ ছাড়াও, পরিবেশ ও সংক্রমণ গুরুত্বপূর্ণ ভূমিকা পালন করতে পারে—বিশেষ করে কিছু অন্ত্র ও মূত্রনালীর সংক্রমণ (যেমন Chlamydia trachomatis ও Klebsiella pneumoniae) রোগের সূচনা ও প্রদাহকে বাড়িয়ে দিতে পারে(Taurog et al., 2016)।
এছাড়া পুরুষদের মধ্যে মহিলাদের তুলনায় এ রোগের ঝুঁকি বেশি, এবং সাধারণত কৈশোর থেকে তরুণ বয়সেই রোগের লক্ষণ শুরু হয়(Dean et al., 2014)।
কিছু জীবনধারাগত উপাদান যেমন ধূমপান রোগের তীব্রতা ও দ্রুত অগ্রগতির সাথে সম্পর্কিত বলে প্রমাণিত হয়েছে, কারণ ধূমপান প্রদাহ বাড়ায় এবং ফুসফুস ও মেরুদণ্ডের জটিলতা আরও খারাপ করে(Ward et al., 2009)।
সব মিলিয়ে, জিনগত প্রবণতা, পরিবেশগত ফ্যাক্টর, সংক্রমণ ও জীবনধারার প্রভাব একসাথে মিলে এ রোগের ঝুঁকি বাড়ায়।
রোগের সাধারণ লক্ষণ
দীর্ঘস্থায়ী কোমর ব্যথা ও morning stiffness
- কোমর ও পিঠে ধীরে ধীরে ব্যথা শুরু হয়, যা সাধারণত তিন মাসেরও বেশি সময় ধরে থাকে।
- সকালে ঘুম থেকে উঠলে বা দীর্ঘ সময় বিশ্রামের পর ব্যথা ও শক্তভাব (stiffness) বেশি হয়, কিন্তু নড়াচড়া বা ব্যায়ামের পর লক্ষনগুলো কিছুটা হ্রাস পায়।
স্যাক্রোইলিয়াক জয়েন্টে ব্যথা
- কোমরের শেষভাগে গভীর ব্যথা হতে পারে।
- ব্যথা অনেক সময় উরুর পেছনের দিকে ছড়িয়ে যেতে পারে।
মেরুদণ্ডে ব্যথা ও চলাচলের সীমাবদ্ধতা
- মেরুদণ্ড ধীরে ধীরে শক্ত হয়ে যায় (ankylosis) এবং নমনীয়তা কমে যায়।
- রোগের অগ্রগতিতে মেরুদণ্ড বাঁকা হয়ে যাওয়ার প্রবণতা দেখা দেয়।
বুকের হাড়ে জড়তা
- আক্রান্ত ব্যক্তির বুকের হাড় গুলো জোড়া লেগে যাওয়ার কারণে বুক ভরে নিঃশ্বাস নিতে অসুবিধা হয়।
জয়েন্টে ব্যথা ও প্রদাহ
- হাঁটু, গোড়ালি বা কাঁধের মতো বড় জয়েন্টে ও ব্যথা হতে পারে।
- তরুণ বয়সে অনেক রোগীর গোড়ালির হাড়ের টেন্ডনে প্রদাহ দেখা যায়।
চোখে প্রদাহ (Uveitis বা Iritis)
- এঙ্কাইলোজিং স্পন্ডিলাইটিস প্রায় রোগীরা জীবনে অন্তত একবার চোখে প্রদাহ হতে পারে।
- এটি চোখ লাল হয়ে যাওয়া, ব্যথা ও আলো সহ্য করতে না পারার মতো লক্ষণ সৃষ্টি করে।
সাধারণ উপসর্গ (Systemic features)
- দীর্ঘমেয়াদি ক্লান্তি, ওজন কমে যাওয়া, ও মাঝে মাঝে হালকা জ্বর।
- রোগ বাড়ার সাথে সাথে দৈনন্দিন কাজকর্মে অক্ষমতা দেখা দিতে পারে।
চিকিৎসার বর্তমান পদ্ধতি
ঔষধঃ এঙ্কাইলোজিং স্পন্ডিলাইটিস এ আক্রান্ত ব্যক্তি একজন রিম্যাটোলজি বিশেষজ্ঞের পরামর্শ নিয়ে ঔষধ খেতে পারে যা তার এই রোগের অগ্রগতী কমিয়ে আনবে।
ফিজিওথেরাপিঃ এঙ্কাইলোজিং স্পন্ডিলাইটিসে আক্রান্ত ব্যক্তিদের জন্য ম্যানুয়াল ফিজিওথেরাপি একটি অত্যন্ত কার্যকর চিকিৎসা পদ্ধতি। এই রোগে দীর্ঘস্থায়ী প্রদাহের কারণে মেরুদণ্ড ধীরে ধীরে শক্ত হয়ে যায় এবং রোগীর দৈনন্দিন চলাফেরায় সীমাবদ্ধতা তৈরি করে। সঠিক সময়ে ফিজিওথেরাপি গ্রহণ করলে জয়েন্টের নমনীয়তা বজায় রাখা, ব্যথা হ্রাস করা এবং রোগীর কার্যক্ষমতা পুনঃস্থাপন করা সম্ভব হয়।
ASPC Manipulation Therapy Centre (U-64, নুরজাহান রোড, মহাম্মদপুর, ঢাকা-১২০৭)-এ প্রতিটি রোগীর ক্ষেত্রে প্রথমে একটি বিস্তারিত ফিজিক্যাল অ্যাসেসমেন্ট করা হয়। এতে রোগীর মেরুদণ্ড ও সংশ্লিষ্ট জয়েন্টগুলোর গতি, শক্তি, ব্যথার মাত্রা ও দৈনন্দিন কার্যক্ষমতা মূল্যায়ন করা হয়। এরপর রোগীর অবস্থার ভিত্তিতে বিশেষভাবে উদ্ভাবিত Structural Diagnosis and Management (SDM) টেকনিক প্রয়োগ করা হয়, যা সম্পূর্ণ ম্যানুয়াল ভিত্তিক একটি কার্যকর চিকিৎসা পদ্ধতি।
এই চিকিৎসা প্রক্রিয়ার মাধ্যমে মেরুদণ্ডের নমনীয়তা ও ভঙ্গিমা (posture) উন্নত হয়, প্রদাহজনিত ব্যথা হ্রাস পায় এবং রোগী ধীরে ধীরে তার স্বাভাবিক জীবনযাত্রায় ফিরে যেতে সক্ষম হয়। ফলে শুধু উপসর্গ নিয়ন্ত্রণই নয়, বরং রোগীর মানসিক ও শারীরিক সক্ষমতাও উল্লেখযোগ্যভাবে বৃদ্ধি পায়।
জীবন–যাত্রার পরিবর্তন:
- ধূমপান সম্পূর্ণরূপে ত্যাগ করা।
- কর্মক্ষেত্র ও ঘরে ergonomic আসবাব ব্যবহার, সোজা হয়ে বসা, এবং দাঁড়ানোর সময়। সঠিকভাবে দাঁড়ানো।
- নিয়মিত সাতার কাঁটা।
- নিয়মিত এক্সারসাইজ করা।
- ভিটামিন সমৃদ্ধ খাবার খাওয়া।
- পানি পান করা।
সার্জারি:
এঙ্কাইলোজিং স্পন্ডিলাইটিসের বেশিরভাগ ক্ষেত্রে ঔষধ, ফিজিওথেরাপি ও লাইফস্টাইল পরিবর্তনের মাধ্যমে উপসর্গ নিয়ন্ত্রণ করা সম্ভব হয়। তবে কিছু রোগীর ক্ষেত্রে রোগ এতটাই অগ্রসর হয় যে মেরুদণ্ড বা হিপ জয়েন্টে মারাত্মক deformity বা স্থায়ী ক্ষতি তৈরি হয়। এই পরিস্থিতিতে সার্জারির প্রয়োজন হতে পারে।
রোগ পুরোপুরি নিরাময়যোগ্য কি না?
সঠিক সময়ে চিকিৎসা শুরু করলে এঙ্কাইলোজিং স্পন্ডিলাইটিসে আক্রান্ত অনেক রোগী দীর্ঘসময় ধরে স্বাভাবিকভাবে ভালো থাকতে পারেন। প্রাথমিক অবস্থায় রোগ শনাক্ত করা গেলে এবং যথাসময়ে চিকিৎসা শুরু করলে ব্যথা, প্রদাহ ও জড়তা কার্যকরভাবে কমানো সম্ভব হয়। আধুনিক ওষুধ, বিশেষ করে NSAIDs, TNF-α inhibitors এবং IL-17 inhibitors রোগের অগ্রগতি ধীর করতে এবং দীর্ঘমেয়াদি অক্ষমতা রোধে উল্লেখযোগ্য ভূমিকা রাখে। এর পাশাপাশি ম্যানুয়াল ফিজিওথেরাপি, নিয়মিত এক্সারসাইজ ও জীবন যাত্রার পরিবর্তন রোগীর চলাচল ও দৈনন্দিন কাজকর্ম স্বাভাবিক রাখতে সহায়তা করে।
এ রোগকে যদি সঠিকভাবে ম্যানেজ করা যায়, তবে রোগীরা দীর্ঘমেয়াদে কর্মক্ষম থাকতে পারেন এবং তাদের সামাজিক ও পেশাগত জীবনে সক্রিয় ভূমিকা রাখতে পারেন। এক কথায়, আধুনিক চিকিৎসা এ রোগের ‘cure’ না হলেও ‘control’ ও ‘remission’-এর মাধ্যমে রোগীর জীবনমানকে যথেষ্ট উন্নত করতে পারে।
উপসংহার
এঙ্কাইলোজিং স্পন্ডিলাইটিস একটি দীর্ঘস্থায়ী প্রদাহজনিত রোগ, যা মেরুদণ্ড ও স্যাক্রোইলিয়াক জয়েন্টকে ধীরে ধীরে প্রভাবিত করে এবং একে বর্তমানে সম্পূর্ণ নিরাময়যোগ্য বলা যায় না। তবে আধুনিক চিকিৎসা যেমন—NSAIDs, biologics, ম্যানুয়াল ফিজিওথেরাপি, নিয়মিত ব্যায়াম ও জীবনধারার ইতিবাচক পরিবর্তনের মাধ্যমে এ রোগকে কার্যকরভাবে নিয়ন্ত্রণ করা সম্ভব। ASPC Manipulation Therapy Centre (U-64, নুরজাহান রোড, মহাম্মদপুর, ঢাকা-১২০৭)- এর ম্যানুয়াল ফিজিওথেরাপি চিকিৎসার মাধ্যমে রোগীরা ব্যথা ও প্রদাহ কমিয়ে দীর্ঘ সময় ধরে সক্রিয় ও কর্মক্ষম থাকতে পারেন। তাই এ রোগের ক্ষেত্রে সচেতনতা, নিয়মিত চিকিৎসা ও স্বাস্থ্যকর জীবনধারাই হতে পারে রোগ মোকাবিলার সবচেয়ে কার্যকর কৌশল।
তথ্যসূত্র
- Sieper, J., Rudwaleit, M., Khan, M.A. and Braun, J., 2006. Concepts and epidemiology of spondyloarthritis. Best practice & research Clinical rheumatology, 20(3), pp.401-417. https://www.sciencedirect.com/science/article/pii/S1521694206000246
- Braun, J. and Sieper, J., 2007. Ankylosing spondylitis. The Lancet, 369(9570), pp.1379-1390. https://www.thelancet.com/article/S0140-6736(07)60635-7/abstract
- Brown, M.A., Kenna, T. and Wordsworth, B.P., 2016. Genetics of ankylosing spondylitis—insights into pathogenesis. Nature Reviews Rheumatology, 12(2), pp.81-91. https://www.nature.com/articles/nrrheum.2015.133
- Dean, L.E., Jones, G.T., MacDonald, A.G., Downham, C., Sturrock, R.D. and Macfarlane, G.J., 2014. Global prevalence of ankylosing spondylitis. Rheumatology, 53(4), pp.650-657. https://academic.oup.com/rheumatology/article-abstract/53/4/650/1841972
- Rudwaleit, M.V., Van Der Heijde, D., Landewé, R., Listing, J., Akkoc, N., Brandt, J., Braun, J., Chou, C.T., Collantes-Estevez, E., Dougados, M. and Huang, F., 2009. The development of Assessment of SpondyloArthritis international Society classification criteria for axial spondyloarthritis (part II): validation and final selection. Annals of the rheumatic diseases, 68(6), pp.777-783. https://www.sciencedirect.com/science/article/pii/S0003496724217404
- Rudwaleit, M.V., Van Der Heijde, D., Landewé, R., Listing, J., Akkoc, N., Brandt, J., Braun, J., Chou, C.T., Collantes-Estevez, E., Dougados, M. and Huang, F., 2009. The development of Assessment of SpondyloArthritis international Society classification criteria for axial spondyloarthritis (part II): validation and final selection. Annals of the rheumatic diseases, 68(6), pp.777-783. https://www.sciencedirect.com/science/article/pii/S0003496724217404
- Brown, M.A., Kenna, T. and Wordsworth, B.P., 2016. Genetics of ankylosing spondylitis—insights into pathogenesis. Nature Reviews Rheumatology, 12(2), pp.81-91. https://www.nature.com/articles/nrrheum.2015.133
- Taurog, J.D., Chhabra, A. and Colbert, R.A., 2016. Ankylosing spondylitis and axial spondyloarthritis. New England Journal of Medicine, 374(26), pp.2563-2574. https://www.nejm.org/doi/abs/10.1056/NEJMra1406182
- Dean, L.E., Jones, G.T., MacDonald, A.G., Downham, C., Sturrock, R.D. and Macfarlane, G.J., 2014. Global prevalence of ankylosing spondylitis. Rheumatology, 53(4), pp.650-657. https://academic.oup.com/rheumatology/article-abstract/53/4/650/1841972
- Ward, M.M., Weisman, M.H., Davis Jr, J.C. and Reveille, J.D., 2005. Risk factors for functional limitations in patients with long‐standing ankylosing spondylitis. Arthritis Care & Research, 53(5), pp.710-717. https://onlinelibrary.wiley.com/doi/abs/10.1002/art.21444